Infertilidad de pareja
Inicio » Urología – Medicina Sexual – Andrología »
Aproximadamente 1 de cada 7 parejas es infértil y el factor masculino esta presente en el 50% de los casos. Además, el número y la movilidad de los espermatozoides han disminuido a lo largo de los años (la fertilidad de los varones ha empeorado).
Este capítulo está actualizado en octubre de 2024 por el Dr. Luis Rodríguez Vela, Director del Instituto de Urología y Medicina Sexual de Zaragoza. El Dr. Rodríguez-Vela realizó un Fellow en Boston University en 1992 y desde entonces, como Jefe de Sección en el Hospital Universitario “Miguel Servet” (Zaragoza) y en el Instituto de Urología y Medicina Sexual ha tratado a cientos de parejas que desean conseguir embarazo.
Un embarazo es cosa de dos: mujer y hombre. En el Instituto Urología y Medicina Sexual de Zaragoza creemos que en toda pareja con problemas de infertilidad es fundamental el estudio del varón por un uro-andrólogo experto en infertilidad.
Trabajos recientes (2022-2023) indican que un varón con infertilidad tiene más probabilidades de presentar un tumor de testículo y aconsejan un estudio y seguimiento del hombre con infertilidad.
La evaluación completa del factor masculino es fundamental para identificar problemas que pueden afectar a la salud del hombre y a su descendencia y aumentan la posibilidad de conseguir embarazo.
Índice de contenidos
- Infertilidad de pareja
- Infertilidad: factor femenino / factor masculino
- ¿Cómo se produce un embarazo?
- ¿Qué causas producen infertilidad en el hombre?
- ¿Podemos prevenir el descenso de la fertilidad en el hombre?
- ¿Cuándo acudir al médico?
- ¿Tienes dudas?
- ¿En el estudio del varón que pruebas realizamos?
- ¿Cómo podemos mejorar la fertilidad en el hombre?
- Consejos para parejas infértiles
- ¿Tienes dudas?
Infertilidad: factor femenino / factor masculino
Hablamos de infertilidad, cuando una pareja, que no está usando técnicas anticonceptivas y tiene relaciones sexuales con regularidad, no consigue embarazo después intentarlo durante un año.
En parejas con infertilidad, en un tercio existen causas masculinas, en otro tercio causas femeninas y en el otro tercio de los casos son causas mixtas o combinadas.
En el Instituto Urología y Medicina Sexual de Zaragoza preferimos hablar de infertilidad de pareja. El estudio de los dos miembros de la pareja y la coordinación entre ginecólogo y uro-andrólogo es fundamental.
Cuando en una pareja que no puede tener hijos además de estudiar a la mujer se estudia también al hombre, el porcentaje de embarazos aumenta significativamente.
¿Cómo se produce un embarazo?
Para que se produzca un embarazo es necesario que un espermatozoide penetre y fecunde a un óvulo dentro del aparato reproductor de la mujer.
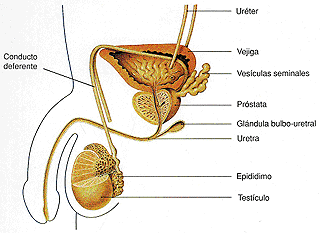
La formación de espermatozoides es un proceso muy complejo que se desarrolla en los testículos y que tiene una duración en torno a 64 días.
Esta producción de espermatozoides está controlada por genes que se localizan en el cromosoma Y.
Para que se formen espermatozoides es necesario que en los testículos exista una alta concentración intratesticular de testosterona y también, que exista una temperatura en los testículos de 2 a 4 grados menos que la temperatura corporal.
Por este motivo, los testículos se encuentran en la cavidad escrotal, fuera del abdomen.
Los espermatozoides salen del testículo como células inmóviles con capacidad limitada para fecundar. Desde el testículo pasan al epidídimo y posteriormente al conducto deferente.
El tránsito por el epidídimo dura aproximadamente 12 días y es fundamental para que el espermatozoide adquiera movilidad y capacidad para fecundar al óvulo. El funcionamiento del epidídimo depende de la temperatura y de los andrógenos. Esto explica porque el varicocele produce alteraciones de la fertilidad.
Desde el epidídimo, los espermatozoides van avanzando por el conducto deferente y llegan a las ampollas deferenciales donde quedan almacenados esperando la eyaculación.
Estas ampollas están detrás de la próstata, al lado de las vesículas seminales. Estas vesículas producen el líquido seminal que será fundamental para alimentar a los espermatozoides y aumentar su movilidad.
Cuando se produce la eyaculación los espermatozoides que estaban almacenados en el deferente y el líquido seminal de las vesículas seminales se juntan en el conducto eyaculador, atraviesan la próstata y a través de la uretra salen por el pene depositándose en la vagina.
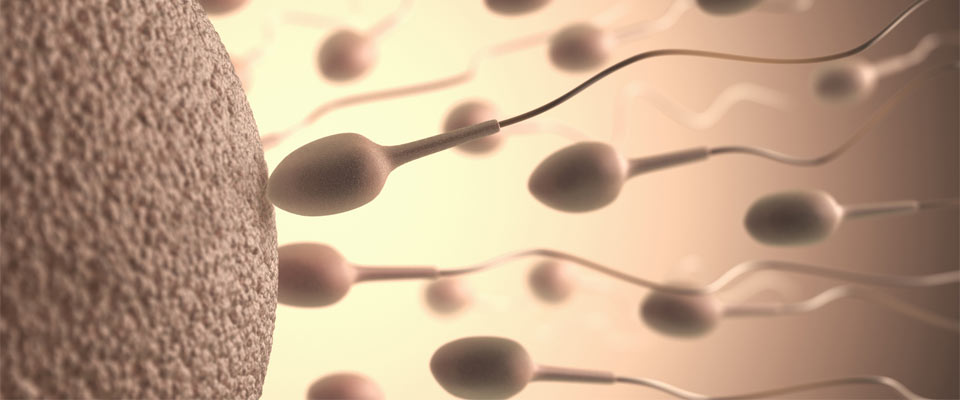
En el semen depositado en la vagina existen millones de espermatozoides que deben de tener muy buena movilidad para poder subir por la vagina, el útero y llegar a las trompas.
Aquí, en la trompa se encuentran el óvulo (producido en el ovario), con los mejores espermatozoides, los que han sido capaces de llegar hasta aquí. Solamente un espermatozoide (el más capacitado) penetra en el óvulo y produce fertilización.
¿Qué causas producen infertilidad en el hombre?
En general, la infertilidad masculina suele deberse a:
- Una pobre producción de espermatozoides.
- Una baja movilidad de los mismos.
- Una obstrucción o bloqueo de la vía seminal.
En primer lugar, el espermatozoide debe de formarse en el testículo, luego capacitarse y atravesar toda la vía seminal del hombre, luego depositarse en vagina y desde aquí ascender hasta la trompa para fecundar al óvulo.
En este proceso existen múltiples causas y enfermedades que pueden producir un descenso del número o de la movilidad de los espermatozoides, o bien, enfermedades que han obstruido la vía seminal y no permiten el paso de los espermatozoides.
Exponemos las causas más frecuentes de infertilidad masculina:
- Los testículos no producen espermatozoides o producen muy pocos.
- Hipogonadismo testicular (mal desarrollo de los testículos).
- Hipogonadismo de causa cerebral (Hipófisis-Hipotálamo).
- Ausencia de testículos (Anorquia).
- Ausencia de células germinales (Sertori)
- Alteraciones genéticas (Klinefelter, Steiner, deleciones del cromosoma Y…)
- Anomalías de descenso testicular (Criptorquidia).
- Radioterapia cerca de testículos.
- Quimioterapia.
- Torsión testicular.
- Orquitis.
- Parotiditis (paperas) en la adolescencia o de adulto.
- Los testículos producen espermatozoides, pero una obstrucción de la vía seminal impide su salida.
- Ausencia congénita de conductos deferentes.
- Vasectomía.
- Cirugía de hernia inguinal.
- Epididimitis.
- Obstrucción de los conductos eyaculadores.
- Prostatitis.
- Los espermatozoides no se mueven adecuadamente.
- Infección de la vía seminal.
- Varicocele.
- Tóxicos: marihuana, tabaco, alcohol…
- Drogas: heroína, metadona, etc.
- Estrés.
- Insecticidas, pesticidas, herbicidas.
- Múltiples medicamentos.
- Calor elevado.
- Los espermatozoides no se depositan en la vagina.
- Impotencia que no permite la penetración vaginal.
- Eyaculación precoz (antes de penetrar en vagina).
- Eyaculación retrógrada (el semen se va a la vejiga y no sale por el pene).
- Ausencia de eyaculación.
- Causas ambientales, tóxicos, etc..
- La exposición excesiva a determinados elementos ambientales, como calor, toxinas y sustancias químicas, puede reducir la formación y movilidad de los espermatozoides.
- Aumentos de la temperatura en los testículos (saunas, jacuzzis) pueden afectar a la producción y función de los espermatozoides. Permanecer sentado durante períodos prolongados, usar ropa ceñida o trabajar con una ordenador portátil durante largos períodos también puede aumentar la temperatura en los testículos y reducir la concentración y/o movilidad de los espermatozoides.
- Las hormonas esteroideas que se usan para estimular el crecimiento muscular pueden disminuir el tamaño de los testículos (se atrofian) y producen menos espermatozoides y de peor calidad.
- Hábitos, estilo de vida:
- El consumo de cocaína o marihuana puede reducir temporalmente el número y la calidad del esperma.
- El alcoholismo suele provocar una disminución de la testosterona, puede causar disfunción eréctil y disminuir la producción de espermatozoides.
- Tabaco: Los hombres que fuman son más propensos a tener un número bajo de espermatozoides en comparación con los que no fuman.
- La obesidad también afecta negativamente a la fertilidad en el hombre.
- El estrés puede interferir en las hormonas necesarias para producir espermatozoides. El estrés emocional grave o prolongado, incluidos los problemas con la fertilidad, puede afectar al número y/o movilidad de los espermatozoides.
En un reciente estudio, el Dr. Nagler publicó las siguientes causas de esterilidad masculina:
- Varicocele 42,2 %
- Idiopática (sin causa conocida) 22,7%
- Obstrucción vía seminal 14,3 %
- Criptorquidia 3,4 %
- Inmunitaria / Infecciosa 2,6 %
- Insuficiencia testicular 1,3 %
- Disfunción Eyaculatoria 1,3 %
- Fármacos / Radioterapia 1,1 %
- Endocrinopatías 1,1 %
- Otros (todos < 1%) 2,1 %
- Normalidad (factor femenino) 7,9%
El varicocele representa la causa más frecuente de infertilidad masculina. Ejerce un deterioro de la fertilidad a través de múltiples factores. (Ver apartado de varicocele e infertilidad).
Por lo tanto, si hay tantas causas que pueden producir infertilidad masculina, ¿no crees fundamental el estudio del varón de toda pareja que no consigue tener hijos? Nuestra respuesta es un SÍ rotundo.
¿Podemos prevenir el descenso de la fertilidad en el hombre?
Sabemos que determinados factores pueden disminuir la fertilidad, por eso ciertas conductas podrían mejorar la fertilidad, como, por ejemplo:
- No fumar
- Limitar el consumo de alcohol
- No consumir drogas
- Evitar el sobrepeso y cuidar la alimentación
- No exponerse a situaciones en la que los testículos sufran excesivo calor durante mucho tiempo (saunas, yacusis)
- Evitar la exposición a pesticidas y metales pesados
- Reducir el estrés
¿Cuándo acudir al médico?
Si tras un año de tener relaciones sexuales sin protección y de forma regular no se consigue embarazo se debe consultar con un especialista.
Cuando la mujer tiene más de 34 años o el hombre presenta descenso del tamaño de los testículos o ha sufrido alguna intervención quirúrgica en la zona inguinal, en los testículos, o en el pene se debe consultar si pasados seis meses no se ha conseguido embarazo.
La mujer debe de ser estudiada por un ginecólogo especializado en reproducción. El varón debe consultar con un uro-andrólogo con experiencia en el campo de la infertilidad.
En el Instituto Urología y Medicina Sexual de Zaragoza realizamos un estudio detallado del varón buscando todas las causas que pueden influir en la fertilidad. Sobre todo, exploramos causas que puedan ser tratadas (varicocele, infección…).
Si tras un estudio y tratamiento adecuado no se consigue embarazo, estamos asociados con Unidades de Reproducción Asistida, para de una manera conjunta (Ginecólogo/Andrólogo) plantear a cada pareja el tratamiento más apropiado.
¿Tienes dudas?
Pídenos cita o contacta con nosotros a través de nuestro formulario.

¿En el estudio del varón que pruebas realizamos?
En el Instituto Urología y Medicina Sexual de Zaragoza creemos que el estudio del varón en una pareja infértil es tan importante como el de la mujer.
En primer lugar, realizamos una buena historia clínica buscando e investigando todas las causas que pueden afectar a la fertilidad.
A continuación, practicamos una detallada exploración física, valorando testículos, epidídimos, deferentes, caracteres sexuales y posible presencia de varicocele. Esta historia clínica y exploración debe realizarse sin prisas, debe ser minuciosa y debe ser practicada por un uro-andrólogo con experiencia.
En la primera visita realizamos una ecografía-doppler de los testículos en la que estudiamos el tamaño y estado de los mismo, la ausencia de tumores y sobre todo buscamos la presencia de un posible varicocele, que como sabemos es la causa más frecuente de infertilidad en el hombre.
El espermiograma o análisis de una muestra de semen en el laboratorio es una prueba fundamental que nos indica el numero, movilidad y morfología de los espermatozoides.
En la siguiente tabla exponemos los valores de referencia de normalidad en un análisis de semen según la Organización Mundial de la Salud (OMS) – 2020/21.
| PARÁMETROS | VALORES DE REFERENCIA |
|---|---|
| VOLUMEN DE LA EYACULACIÓN | ≥ 1,4 ml |
| CONCENTRACIÓN DE ESPERMATOZOIDES | ≥ 16 mill/ml |
| TOTAL DE ESPERMATOZOIDES/EYACULACIÓN | ≥ 39 mill |
| MOVILIDAD TOTAL | ≥ 42% |
| MOVILIDAD PROGRESIVA | ≥ 30% |
| VITALIDAD (% de espermatozoides vivos) | ≥ 54% |
| MORFOLOGÍA (% de espermatozoides con formas normales) | ≥ 4% |
| PH | ≥ 7,2 |
De acuerdo a estos valores de referencia, podemos describir diferentes anormalidades del espermiograma:
- Azospermia: ausencia de espermatozoides.
- Oligospermia: descenso del número o concentración de espermatozoides.
- Astenospermia: descenso de la movilidad de los espermatozoides.
- Teratospermia: alteraciones en la morfología de los espermatozoides.
La mayoría de nuestros pacientes acuden con un análisis de semen que muestra alteraciones. En la primera visita solicitamos un nuevo espermiograma en un centro de referencia. Son necesarios dos análisis de semen para indicar un diagnóstico y un pronóstico.
También, en primera visita solicitamos una determinación de las hormonas masculinas que influyen en la fertilidad: FSH, LH, Prolactina y Testosterona.
En muchos casos, tras esta historia, exploración, ecografía, análisis de semen y estudio hormonal ya puede sentarse un diagnostico y plantear un tratamiento.
En ocasiones, según los resultados de esta valoración inicial pueden ser necesarios otros estudios (cultivos de orina y semen, estudio de capacitación espermática, serología, estudio genético). No obstante, será el uro-andrólogo el que indicará qué pruebas son oportunas en cada caso.
En el Instituto Urología y Medicina Sexual consideramos que a cada varón hay que realizarle sólo las pruebas que necesite, es decir, el estudio debe de ser personalizado para cada caso.
Además, estamos en contacto con el ginecólogo de la mujer para plantear un tratamiento coordinado de ambos miembros de la pareja.
Finalmente, damos mucha importancia al aspecto humano. No olvidamos que la infertilidad provoca mucho estrés y por ello ofrecemos una atención personalizada, comprensión y confidencialidad.
¿Cómo podemos mejorar la fertilidad en el hombre?
El tratamiento depende de las causas de la infertilidad detectadas en el hombre y/o en la mujer. Por ello, es importante un tratamiento coordinado entre el ginecólogo y el andrólogo.
El varicocele es la causa más frecuente de infertilidad masculina, y en estos casos una cirugía poco agresiva y bien realizada (gafas de aumento), ofrece excelentes resultados. (Ver apartado Varicocele).
Si detectamos una infección en el semen debemos prescribir un tratamiento antibiótico específico.
En varones que presentan una alteración hormonal (fundamentalmente déficit de FSH) administraremos el tratamiento apropiado.
Si existe obstrucción de conductos deferentes (cirugía hernia inguinal o vasectomía), la microcirugía (vaso-vasostomía) ofrece excelentes resultados. (Ver apartado reversión vasectomía).
Si existe un problema de disfunción eréctil incurvación del pene, o alteraciones de la eyaculación, plantearemos el tratamiento específico para cada problema.
Existen múltiples factores que afectan a la fertilidad: tóxicos, medicamentos, calor, estrés, etc. Una adecuada corrección de estas causas puede mejorar considerablemente la calidad del semen y aumentar la posibilidad de embarazo.
En parejas que no encontramos causa que justifique la infertilidad, o son causas no tratables, un planteamiento coordinado entre el ginecólogo (factor femenino) y el andrólogo (factor masculino), y en asociación con una unidad de reproducción asistida nos permitirá ofrecer a cada pareja el tratamiento más apropiado.
Las técnicas de reproducción asistida consisten en obtener espermatozoides a través de una eyaculación normal o bien mediante una biopsia de testículo según el problema que presente el varón. Posteriormente se realiza una inseminación del semen mejorado en la vagina de la mujer o si el número de espermatozoides es muy bajo se plantea una fertilización in vitro (FIV) o inyección intracitoplasmática (ICSI).
Consejos para parejas infértiles
- El factor masculino esta presente en más del 50% de los casos de infertilidad de pareja.
- El estudio del varón permite encontrar causas de infertilidad que adecuadamente tratadas mejoran la tasa de embarazos.
- Si se diagnostica un varicocele, debe aconsejarse una cirugía muy poco agresiva con buenos resultados.
- El uro-andrólogo (factor masculino) y el ginecólogo (factor femenino), deben coordinarse para ofrecer el tratamiento más adecuado para cada pareja.
- Algunos varones con infertilidad requerirán revisiones periódicas de sus testículos por la mayor tendencia a padecer un tumor testicular.

¿Tienes dudas?
Pídenos cita o contacta con nosotros a través de nuestro formulario.


